臨床症狀
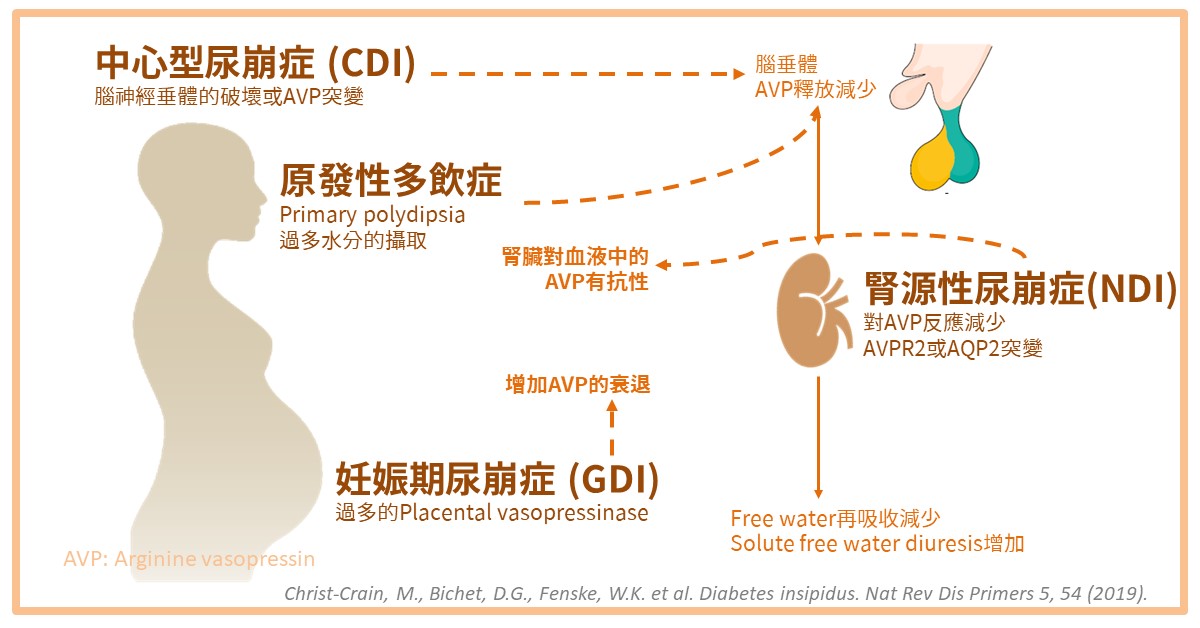
病因
- Central (Pituitary, Neurogenic, Hypothalamic) DI
- Nephrogenic DI
- Primary polydipsia
- Gestational DI
Central DI是由於製造AVP的neurohypophyseal neuron受到破壞;Nephrogenic DI是腎小管失去對AVP的反應;Primary polydipsia是喝太多水抑制下視丘分泌AVP;而Gestational DI則是胎盤產生cysteine aminopeptidase (oxytocinase or vasopressinase)分解AVP。
流行病學
尿崩症的盛行率約1/25000,在地域上的差別目前並無足夠的統計資料。尿崩症可能發生在任何年齡,其中後天的尿崩症通常發生在early childhood之後,而先天(<10%)則會更早被發現。最常見的病因是Central DI。而Gestational DI在懷孕婦女的盛行率約1/35000,特別常在多產女性的第二、三孕期末期發生。這是因為多產的女性胎盤較大,且第二、三孕期末期時胎盤分泌最多vasopressinase。
Central DI 最常見的原因是手術造成的axonal injury;Nephrogenic DI常見藥物(Lithium)引起;Primary polydipsia常常和精神疾病有關。
機轉
Central、gestational DI和Nephrogenic DI的病人,因為多尿產生body water減少、plasma osmolality和sodium增加,刺激下視丘的渴覺中樞造成口渴。嚴重程度因病人而異,可分為partial和complete,partial DI的病人可能經過一些刺激如限水、抽菸、vasovagal reaction之後,尿液滲透壓仍然能夠上升至超過800 mosmol/L。
前面有提到Central DI最常見為手術造成axonal injury,但手術造成的尿崩症卻在術後2-14天時反而尿會減少。這是一個triphasic response,首先手術造成pituitary stalk injury(axonal shock),症狀出現於幾小時至幾天內。但2-14天時,原本儲存於腦垂腺後葉剩餘的AVP會大量釋放,反而造成AVP response增加。最後,受損的神經會產生retrograde axonal degradation,進而破壞下視丘的室上核及室旁核,使AVP無法被製造。
Nephrogenic DI是由於AVP receptor對AVP產生resistance,使一連串反應受阻,減少AQP2的表現,讓AQP2無法在集尿管的apical membrane回收水分。其他造成nephrogenic DI的原因,如Lithium抑制glycogen synthase kinase 3β (GSK3β),使細胞內鈣離子增加,進而減少AQP2的表現。而低血鉀和高血鈣則是會增加自噬作用(autophagy),使AQP2被分解,造成尿崩症。
至於Primary polydipsia主要有以下幾種
- Psychogenic polydipsia
- Dipsogenic DI
- Iatrogenic polydipsia (Health enthusiasists)
Psychogenic polydipsia常與Schizophrenia、Obsessive compulsive disorder有關;Dipsogenic DI是下視丘的渴覺中樞閾值降低,造成一直感覺口渴。可能是Idiopathic或與neurosarcoid, tuberculous meningitis, multiple sclerosis有關。Iatrogenic polydipsia則是病人曾被衛教多喝水卻飲水過量。
鑑別診斷
- Water deprivation test -> Desmopressin test
- Baseline Copeptin level -> Hypertonic saline test
Water deprivation test即限水試驗,病人限水後若AVP正常作用,尿液將會被濃縮,使尿液滲透壓上升。若上升至超過800 mOsm/kg比較偏向primary polydipsia(AVP正常作用)。Desmopressin (DDAVP) test則是透過給予外來的AVP analog看腎臟AVP receptor的反應。若受體正常反應,尿液將會被濃縮,比較偏向central DI;若尿液無法被濃縮表示受體可能產生resistance,比較偏向nephrogenic DI。較新的診斷方式為測量Copeptin level,後面會再提到。
Copeptin是較新的診斷工具。上圖是製造出AVP和Copeptin的peptide precursor。可以看到他們是同時被製造出來,故測量血中的copeptin level被認為可以良好的反應血中AVP的濃度。
2018年刊登在NEJM的論文比較舊的限水試驗及新的copeptin診斷方式的diagnostic accuracy,可以看到不管是primary polydipsia vs. central DI或primary polydipsia vs. partial central DI,Baseline copeptin level相對Hypertonic saline test的diagnostic accuracy比限水試驗高出許多。
若看ROC curve也有相同的結果,可以看到新診斷方式的AUC面積也大上許多,有機會取代限水試驗成為未來診斷DI的gold standard。
若Copeptin level > 21.4 pmol/L,比較偏向nephrogenic DI;若<21.4 pmol/L,則會做hypertonic (3%) saline test,若copeptin level > 4.9 pmol/L,比較偏向primary polydipsia;若< 4.9 pmol/L,比較偏向central DI。
Nephrogenic DI則對DDAVP反應不佳,就算是partial nephrogenic DI可能要十倍以上的DDAVP劑量才有反應,不符合經濟效益。其實nephrogenic DI最佳的治療方式為Thiazide diuretic and/or amiloride,配合low-sodium diet及prostaglandin synthesis inhibitor (e.g., indomethacin),可減少30-70%的多喝及多尿。這是因為Thiazide雖然是利尿劑但卻可以減少多尿,是因為它減少了遠曲小管Na的再吸收,使尿液排出增加,讓細胞外液相對減少,進而造成進曲小管水份和鈉的回收,最後減少多尿。
治療
Central DI的治療主要以補充Vasopressin (Pitressin, AVP)及Desmopressin (DDAVP)為主。DDAVP是AVP的Synthetic analogue,選擇性作用在V2 receptor。在食道靜脈瘤的治療中常見的Terlipressin (Glypressin)也是AVP的Synthetic analogue,但選擇性作用在V1 receptor。
Nephrogenic DI則對DDAVP反應不佳,就算是partial nephrogenic DI可能要十倍以上的DDAVP劑量才有反應,不符合經濟效益。其實nephrogenic DI最佳的治療方式為Thiazide diuretic and/or amiloride,配合low-sodium diet及prostaglandin synthesis inhibitor (e.g., indomethacin),可減少30-70%的多喝及多尿。這是因為Thiazide雖然是利尿劑但卻可以減少多尿,是因為它減少了遠曲小管Na的再吸收,使尿液排出增加,讓細胞外液相對減少,進而造成進曲小管水份和鈉的回收,最後減少多尿。
Prostaglandin可以抑制亨利氏環粗上升支的vasopressin-stimulated salt absorption,也可抑制集尿管的水分再吸收。故Prostaglandin synthesis inhibitor (e.g., indomethacin)可以促進鹽分及水分再吸收,增加尿液濃度。
Primary polydipsia的治療主要以限水為主。DDAVP反而會增加低血鈉及水中毒(8-24小時內發生)的風險。但對於dipsogenic DI或psychogenic polydipsia因無法有效限水,常造成治療上的困難。而Iatrogenic polydipsia只要衛教病人通常就能達到限水效果。
Primary polydipsia的治療主要以限水為主。DDAVP反而會增加低血鈉及水中毒(8-24小時內發生)的風險。但對於dipsogenic DI或psychogenic polydipsia因無法有效限水,常造成治療上的困難。而Iatrogenic polydipsia只要衛教病人通常就能達到限水效果。
參考資料
- Christ-Crain, M., Bichet, D.G., Fenske, W.K. et al. Diabetes insipidus. Nat Rev Dis Primers 5, 54 (2019).
- Jameson JL et el., Harrisons Principles of Intermal Medicine, 20th Edition McGraw Hill; 2018. Disorders of the neurohypophysis. 2684-2688.
- Nils G. Morgenthaler, Joachim Struck, Stefan Jochberger, Martin W. Dünser, Copeptin: clinical use of a new biomarker, Trends in Endocrinology & Metabolism, Volume 19, Issue 2, 2008, Pages 43-49, ISSN 1043-2760.
- Fenske, W. et al. A copeptin- based approach in the diagnosis of diabetes insipidus. N. Engl. J. Med. 379, 428–439 (2018).